I forskellige lande, årligt fra 60 til 100 personer pr. 1 million. Populationer kræver renal renal terapi på grund af udviklingen af terminal (sidste) stadium af kronisk nyresvigt (TKPN). Er der et alternativ til nyre terapi?
Indhold
I forskellige lande, årligt fra 60 til 100 personer pr. 1 million. Populationer kræver renal renal terapi på grund af udviklingen af terminal (sidste) stadium af kronisk nyresvigt (TKPN). Til dato er der 3 metoder til at opretholde livet for sådanne patienter:
- Kronisk hæmodialyse;
- Peritoneal dialyse;
- Nyretransplantation.
De to første metoder tillader at forlænge patienters levetid i mange år, men kræver regelmæssig procedure (2-3 gange om ugen) i stationære eller ambulante sterile forhold. Patient «Tied» Til stedet for dialyse. Han kan ikke gå på ferie, fiske, på forretningsrejse og t.D. Både hæmodialyse og peritoneal dialyse er metoder til udskiftning af nyrefunktionen.
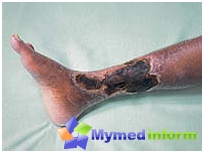
På trods af de konstant forbedrede medicinske teknikker og teknologi til hæmodialysens procedure er der imidlertid et par negative bivirkninger og omstændigheder, der reducerer patientens livskvalitet. Især fører kronisk hæmodialyse over tid til et fald i hæmoglobin blodindhold, knogle ødelæggelse og t.D. Derfor kan kronisk hæmodialyse kun betragtes som et mellemliggende link til behandling. Det bedste ultimative mål for sådanne mennesker, der giver en chance for et fuldt udviklet og aktivt liv, kun nyrens transplantation kan overvejes.
Fordele ved nyretransplantation
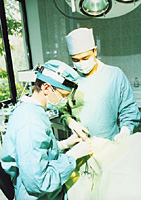
Takket være fremkomsten af nye lægemidler overvældende immunitet og forbedring af driftsteknikken steg procentdelen af transplantationsvurdering i løbet af det første år efter transplantation (denne periode valgt i transplantologi som en installation) i løbet af de sidste tyve år med 40-50% , når 95% og kvaliteten af patienter efter transplantationen forbedret flere gange. Således er nyrens transplantation en mere rationel måde at behandle mennesker, der lider af den sidste fase af kronisk nyresvigt.
Livskvaliteten og graden af rehabilitering opnået hos patienter med transplanteret nyre er meget højere end hos patienter på dialyse. 79% af alt antal transplantationsmodtagere lever næsten et normalt liv i forhold til 47% og 59% af patienterne i henholdsvis fortsat ambulant peritoneal dialyse eller hæmodiale. Derudover er det vist, at nyretransplantation som en fremgangsmåde til behandling af patienter med kronisk nyresvigt, effektivt og fra et økonomisk synspunkt. Så entydigt, at nyrebransplantation — Dette er behandling af valg i terminal kronisk nyresvigt. Blandt den voksne befolkning udføres transplantation oftest i kronisk glomerulonefritis, kronisk pyelonefritis, hypertonisk nephrohangickerose og diabetisk nefropati.
Transplantationsproblemer
Den kendsgerning, at to nyrer gives til naturens natur, giver det mulighed for ca. en tredjedel af nyrepatienterne fra en levende relateret donor. For andre transplantationer kræver et ligekrop. Manglen på kropsorganer begrænser kraftigt transplantationen af organer og væv, da kun donorer med hjernens død er acceptable (med et arbejdshjester). Og kun ca. 1% af døende patienter overholder de eksisterende donorvalgskriterier.
I øjeblikket, når mere end 30.000 nyretransplantationer udføres årligt, er spørgsmålet om underskuddet af donorlegemer ekstremt akut. Især akut, på grund af kendte omstændigheder, problemet med manglende donororganer og følgelig er den ekstremt lave sikkerhed for nyrens transplantation i Rusland.
Den mest effektive måde at delvist løse dette problem i World-praksis var brugen af nyrefordele fra levende relaterede donorer. Ifølge forskellige forfattere er antallet af transplantationer fra levende donorer steget med mere end 100% over 90'erne.
Så, nyrens transplantation fra en levende relateret donor er en prioritetsretning af nyreplejer i betingelserne for det voksende underskud af donorlegemer. Resultaterne af beslægtet transplantation er utvivlsomt bedre sammenlignet med lig-transplantationer. Som følge heraf fortjener denne metode bredere anerkendelse og distribution i Ruslands transplantationscentre.